Qual o meu risco de ter Alzheimer?
Entenda os fatores genéticos e como se proteger
Dr. Henrique Bernal
5/13/20253 min read
Receber o diagnóstico de Alzheimer em alguém próximo levanta uma pergunta inevitável: “Será que isso pode acontecer comigo também?”
A doença de Alzheimer é a forma mais comum de demência e, embora seja amplamente associada ao envelhecimento, há diversos fatores que influenciam o risco de desenvolvê-la — incluindo a hereditariedade, estilo de vida e até a genética.
Neste artigo, explico de forma clara e objetiva o que sabemos hoje sobre o risco de Alzheimer e como é possível agir desde cedo para se proteger.
Alzheimer é hereditário?
A maior parte dos casos de Alzheimer não é hereditária no sentido clássico. Apenas 1% a 5% dos casos são causados por mutações genéticas específicas (como nos genes APP, PSEN1 e PSEN2), transmitidas por herança autossômica dominante — ou seja, quando um único gene alterado, herdado de um dos pais, é suficiente para causar a doença. Essas mutações levam à chamada forma precoce da doença, que geralmente tem início antes dos 65 anos.
Esses casos costumam ocorrer em famílias com múltiplas gerações afetadas, com início dos sintomas em idades relativamente jovens.
No entanto, mais de 95% dos casos de Alzheimer são esporádicos, ou seja, acontecem "ao acaso", com início tardio (após os 65 anos) e múltiplos fatores envolvidos — incluindo predisposição genética, envelhecimento e estilo de vida.
Qual é o meu risco individual?
Estima-se que o risco médio de desenvolver Alzheimer ao longo da vida seja de cerca de 10 a 12%. Esse risco pode dobrar ou até quadruplicar em pessoas que têm um parente de primeiro grau com a doença (como pai ou mãe).
Se considerarmos apenas pessoas com mais de 55 anos, o risco estimado ao longo da vida pode chegar a 42%, sendo maior em mulheres e em pessoas de determinados grupos étnicos, como afrodescendentes.
O que é o gene APOE e por que ele importa?
O gene APOE é uma das principais peças do quebra-cabeça genético do Alzheimer. Ele possui três variantes (ou alelos): ε2, ε3 e ε4.
Ter um alelo ε4 aumenta de 2 a 3 vezes o risco de desenvolver Alzheimer.
Ter dois alelos ε4 (um herdado de cada genitor) pode elevar o risco em até 10 a 15 vezes.
Por outro lado, o alelo ε2 parece ter um efeito protetor.
Hoje em dia, testes genéticos para APOE estão disponíveis, mas seu uso deve ser bem indicado e acompanhado por um profissional, já que o resultado NÃO É DIAGNÓSTICO, apenas indicativo de risco.
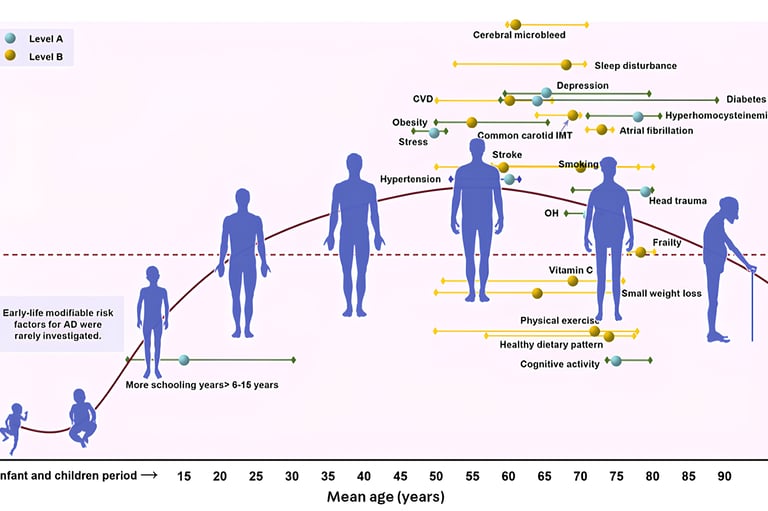
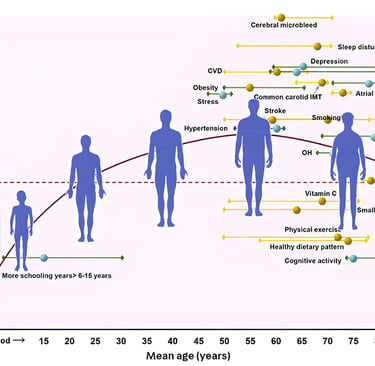
Fatores de risco modificáveis: o que posso fazer?
Mesmo com fatores genéticos presentes, há muito que se pode fazer para reduzir o risco de Alzheimer. Estudos mostram que hábitos saudáveis têm impacto direto na saúde cerebral.
Principais fatores de risco modificáveis:
Hipertensão, diabetes, colesterol elevado
Sedentarismo, obesidade
Dieta desequilibrada
Depressão
Baixo estímulo cognitivo
Fatores protetores bem documentados incluem:
Nível educacional elevado
Dieta do tipo mediterrânea ou MIND
Atividade física regular
Controle rigoroso de comorbidades
Treinamento cognitivo (leitura, jogos, aprendizado)
E quanto aos novos tratamentos?
Recentemente, a ANVISA aprovou um novo medicamento chamado donanemabe, que demonstrou reduzir em até 35% o declínio cognitivo em pacientes selecionados. Apesar disso, o acesso ainda é restrito, os custos são altos, e os riscos e benefícios precisam ser cuidadosamente avaliados caso a caso.
Por isso, não é recomendável o rastreamento genético ou por imagem em massa da população. A melhor abordagem atual continua sendo a prevenção e o cuidado com os fatores modificáveis.
Referências:
Fang, Michael et al. “Lifetime risk and projected burden of dementia.” Nature medicine vol. 31,3 (2025): 772-776.
(2022). Alzheimer Disease. CONTINUUM: Lifelong Learning in Neurology, 28 (3), 648-675.
Liu, C. C., Liu, C. C., Kanekiyo, T., Xu, H., & Bu, G. (2013). Apolipoprotein E and Alzheimer disease: risk, mechanisms and therapy. Nature reviews. Neurology, 9(2), 106–118.
Ramanan, Vijay K et al. “Antiamyloid Monoclonal Antibody Therapy for Alzheimer Disease: Emerging Issues in Neurology.” Neurology vol. 101,19 (2023): 842-852.
